Doença infecciosa parasitária provocada por vermes do gênero Schistosoma, inicialmente assintomática, que pode evoluir até as formas formas clínicas extremamente graves. É também conhecida como, “xistose”, “xistosa” “xistosomose”, “doença dos caramujos”, “barriga d’água” e “doença de Manson-Pirajá da Silva”.
MODO DE TRANSMISSÃO
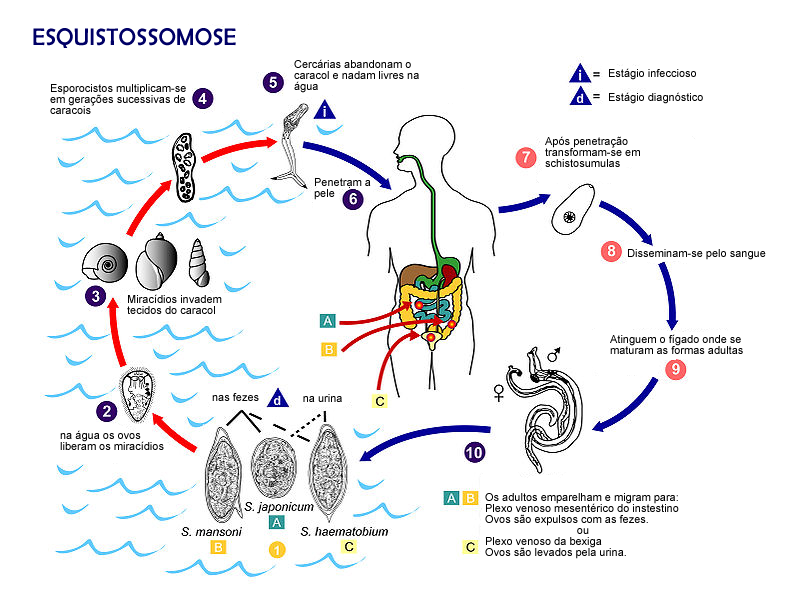
É doença de veiculação hídrica, cuja transmissão ocorre quando o indivíduo suscetível entra em contato com águas superficiais onde existam caramujos, hospedeiros intermediários, liberando cercárias. A suscetibilidade ao verme é geral. Qualquer pessoa independente de sexo, cor (raça), idade, uma vez entrando em contato com as cercárias, pode vir a contrair a doença.
CICLO EVOLUTIVO
MANIFESTAÇÃO DA DOENÇA
3.2.1 Fase inicial (dermatite cercariana e esquistossomose aguda) A fase inicial da esquistossomose coincide com a penetração da cercária na pele, que pode ser assintomática ou apresentar intensa manifestação pruriginosa – dermatite cercariana - caracterizada por micropápulas “avermelhadas” semelhantes à picadas de insetos. Essas manifestações duram, em geral, de 24 a 72 horas, podendo chegar até 15 dias. Cerca de um a dois meses após, aparecem os sintomas inespecíficos, como febre, cefaléia, anorexia, náusea, astenia, mialgia, tosse e diarréia, caracterizando a esquistossomose na forma aguda.
O fígado e o baço aumentam discretamente de volume e o indivíduo apresenta sensível comprometimento do seu estado geral, podendo, em alguns casos, chegar ao óbito. Toda essa sintomatologia é difícil de ser encontrada nos habitantes das zonas endêmicas. Esses indivíduos, desde a infância em contato com a forma larvária infectante cercária, desenvolvem certa resistência e, neles, a fase aguda passa quase sempre despercebida, às vezes com manifestações leves de diarréia e urticária. Ao contrário, as manifestações agudas da doença são mais freqüentes em pessoas que entram em contato com águas contaminadas pela primeira vez. Após seis meses de infecção há risco de evoluir para a fase crônica. Os casos de dermatite cercariana e de esquistossomose aguda, quando comprometem o estado geral do paciente, deverão ser encaminhados às unidades de atenção de média e alta complexidade. A equipe da Unidade Básica de Saúde (UBS) é responsável pelo acompanhamento do paciente após a alta, para controle de cura ou detecção de complicações advindas da doença.
3.2.2 Fase crônica: A esquistossomose na fase crônica pode apresentar distintas manifestações. Nessa fase, o fígado é o órgão mais freqüentemente comprometido. Dependendo da maior ou menor suscetibilidade do indivíduo e da intensidade da infecção, na fase crônica, pode ocorrer a evolução da doença para diversas formas clínicas:
a) Intestinal
É a mais comumente encontrada. Pode ser assintomática ou caracterizada por diarréias repetidas, do tipo mucosangüinolenta ou não. O fígado e o baço não são palpáveis, embora exista, freqüentemente, queixa de dor abdominal no hipocôndrio direito.
b) Hepatointestinal
Na forma hepatointestinal, os sintomas intestinais são semelhantes aos descritos para a forma intestinal, sendo, porém, mais freqüentes os casos com diarréia e epigastralgia. O fígado encontra-se aumentado de volume e, na palpação, pode ser percebida a presença de nodulações grosseiras de tamanhos variáveis, causadas por áreas de fibrose do tecido hepático. O baço não é palpável.
c) Hepatoesplênica
A forma hepatoesplênica pode apresentar-se em três estágios: compensada, descompensada e complicada. O estado geral do paciente fica comprometido. O fígado e baço são palpáveis, o que caracteriza essa fase da doença. As lesões peculiares intra-hepáticas são, em número e extensão, suficientes para causar transtorno na circulação da veia porta. Há manifestação de algum grau de hipertensão, tanto que a esplenomegalia deve-se mais à congestão do baço que às lesões esquistossomóticas propriamente ditas. Pode haver indícios da formação de circulação colateral e varizes esofagianas.Forma hepatoesplênica compensada Nessa forma observa-se hepatoesplenomegalia, sem hipertensão portal (geralmente crianças), ou com hipertensão portal e formação de varizes de esôfago.
d) Forma hepatoesplênica descompensada
É considerada uma das formas mais graves. O fígado apresenta-se volumoso, ou pequeno, contraído devido à fibrose; o baço é em geral palpável até, ou além, da cicatriz umbilical. É comum, observar-se ascite e circulação colateral, com hematêmese (vômitos com sangue) freqüente. Nessa forma grave, podem ser encontradas também sérias perturbações respiratórias, desnutrição acentuada e mesmo caquexia. Essa forma agrupa toda a sintomatologia grave, evidenciando o quadro terminal do paciente.
e) Formas ectópicas
São aquelas produzidas pelos vermes e/ou ovos nos tecidos fora do sistema portal. São formas que aparecem com menos freqüência. As mais importantes localizações encontram-se nos órgãos genitais femininos, nos testículos, na pele, na retina, tireóide e coração, podendo aparecer em qualquer órgão do corpo humano.
f) Forma neurológica
A mielorradiculopatia esquistossomótica (esquistossomose medular) é a mais comum e causa incapacidades. O diagnóstico correto depende do alto nível de suspeição clínica de esquistossomose em pacientes com história epidemiológica compatível, associada à dor lombar, distúrbios esfincterianos e alterações sensitivas dos membros inferiores.
g) Forma vasculopulmonar (hipertensiva e cianótica)
Apresenta-se com hipertensão pulmonar e obstrução dos vasos, provocada por ovos e vermes mortos e/ ou vasculite pulmonar por imunocomplexos. Os sintomas clínicos se manifestam como a síndrome de cor pulmonale, dentre os quais: síncope de esforço e sinais de insuficiência cardíaca. A forma cianótica é de pior prognóstico e está associada à forma hepatoesplênica.Forma renal: o acometimento renal se manifesta em 10 a 15% dos doentes com a forma hepatoesplênica.
Esquistossomose associada a outras doenças: são conhecidas as associações da esquistossomose com infecções bacterianas (salmonelas e estafilococos) e virais (hepatites B e C). A esquistossomose nos indivíduos imunosuprimidos pode apresentar alterações clínicas e patológicas. A abordagem terapêutica deve merecer atenção especial em função das infecções oportunistas.
Conduta frente às formas graves
Os casos mais graves de esquistossomose exigem internação ou intervenções cirúrgicas para atenuar as manifestações severas da doença, devem ser encaminhados às unidades de atenção de média ou alta complexidade. A equipe da Unidade Básica de Saúde é responsável pelo acompanhamento do paciente após a alta, para controle de cura ou detecção de complicações advindas da doença.
3.2.3 Diagnóstico clínico-epidemiológico
No diagnóstico clínico, deve-se levar em conta a fase da doença (aguda ou crônica). Além disso, é de fundamental importância a análise detalhada do local de residência do paciente, principalmente para saber se ele vive ou viveu em região endêmica. O diagnóstico definitivo da esquistossomose mansoni depende sempre de uma confirmação laboratorial, mesmo na presença de quadro sintomático compatível e informações epidemiológicas evidentes. O diagnóstico por imagem, em algumas formas clínicas é muito importante, como por exemplo: ultra-sonografia para a forma hepatoesplênica e ressonância magnética para a mielorradiculopatia esquistossomótica.
3.2.4 Métodos de Diagnóstico Laboratorial
1. Métodos diretos
Consistem na visualização ou na demonstração da presença de ovos de Schistosoma mansoni e na pesquisa de antígenos circulantes do verme.
a) Pesquisa de ovos de Schistosoma nas fezes: atualmente é preconizado no Programa de Vigilância e Controle da Esquistossomose (PCE), o exame parasitológico de fezes pelo método Kato-Katz, que possibilita, além da identificação, a contagem dos ovos por grama de fezes examinada. Outra técnica utilizada é a sedimentação espontânea ou de Lutz, conhecida por Hoffman, Pons e Janer (HPJ), que permite a identificação dos ovos e sua diferenciação em viáveis ou não. É um bom método, porém não permite a contagem dos ovos.
b) Pesquisa de antígenos circulantes: os antígenos do verme adulto constituem evidência direta de sua presença, quando identificados no soro e na urina de pacientes com esquistossomose.c) Biópsia retal: empregada em situações especiais, consiste na retirada de fragmentos da mucosa retal e seu exame, para a detecção de ovos em seus diferentes estágios evolutivos. Só é realizada na investigação de casos suspeitos, quando repetidos exames parasitológicos de fezes resultarem negativos.
d) Biópsia hepática: este método é utilizado quando a doença se apresenta clinicamente grave. É realizado por meio do exame de fragmento de fígado, o qual pode ser obtido cirurgicamente ou mediante punção. É utilizada para confirmação da esquistossomose ou sua diferenciação de outras doenças hepáticas, quando os meios empregados não evidenciaram o diagnóstico de certeza.
2. Métodos indiretos
Os métodos indiretos são baseados em mecanismos imunológicos, envolvendo reação de antígeno-anticorpo e que têm aplicação quase sempre em inquéritos epidemiológicos, acompanhados ou não de exames de fezes. Às vezes, são também usados em casos clínicos isolados, de difícil diagnóstico pelos métodos diretos tradicionais. A intradermorreação positiva não é indicativa de infecção ativa, portanto, não
está mais recomendada e não autoriza o tratamento da esquistossomose.
3.2.5 Diagnóstico por imagem
a) Ultra-sonografia do abdômen: detecta alterações hepáticas que são específicas da esquistossomose hepatoesplênica;
b) Radiografia do tórax em PA e perfil: é importante para diagnosticar a hipertensão arterial pulmonar, conseqüente da arterite pulmonar esquistossomótica;
c) Endoscopia digestiva alta: utilizada no diagnóstico e tratamento das varizes gastroesofágicas, resultantes da hipertensão portal, na esquistossomose hepatoesplênica;
d) Ressonância magnética: exame radiológico de grande importância no diagnóstico da mielorradiculopatia esquistossomótica;
e) Eco-doppler-cardiografia: exame para avaliação da hipertensão pulmonar esquistossomótica.
3.2.6 Diagnóstico diferencial
A esquistossomose pode ser confundida com diversas doenças em função das manifestações diferentes que ocorrem durante sua evolução.
a) Dermatite cercariana: pode ser confundida com manifestações exantemáticas, como dermatite por larvas de helmintos ou por produtos químicos lançados nas coleções hídricas;
b) Esquistossomose aguda: o diagnóstico diferencial deve ser feito com outras doenças infecciosas agudas, tais como: febre tifóide, malária, hepatite viral anictérica (A e B), estrongiloidíase, amebíase, mononucleose, tuberculose miliar e ancilostomose aguda;c) Esquistossomose crônica: nessa fase, a doença pode ser confundida com amebíase, estrongiloidíase, giardíase e demais parasitoses, além de outras afecções como: calazar, leucemia, linfoma, salmonelose prolongada, esplenomegalia tropical e cirroses.
3.3 TRATAMENTO
O tratamento quimioterápico da esquistossomose por meio de medicamentos de baixa toxicidade, como o praziquantel e a oxamniquina, deve ser preconizado para a maioria dos pacientes com presença de ovos viáveis nas fezes ou mucosa retal. Contudo, existem condições que contra-indicam seu uso e que devem ser
respeitadas. O praziquantel é apresentado em comprimidos e administrado por via oral, em dose única de 50 mg/kg de peso para adultos e 60 mg/kg de peso para crianças. Os efeitos colaterais são leves, não existindo evidências que provoque lesões tóxicas graves no fígado ou em outros órgãos. Dentre as reações adversas observadas, predominam diarréia e dor abdominal. Recomenda-se que a pessoa permaneça em repouso por, pelo menos, três horas após a ingestão do medicamento, prevenindo assim o aparecimento de náuseas e tonturas, que podem incomodar o paciente, embora sejam sintomas passageiros. É o medicamento preferencial para o tratamento da esquistossomose em todas as suas formas clínicas, respeitados os casos de contra-indicação.A oxamniquina é apresentada em cápsulas com 250 mg de sal ativo e solução contendo 50 mg/ml, para uso pediátrico. A dose recomendada é de 20 mg/kg para crianças e 15 mg/kg para adultos, tomadas de uma só vez, cerca de uma hora após uma refeição. Dentre as reações adversas, podem ser observadas náuseas e tonturas e reações urticariformes. A distribuição dos medicamentos esquistossomicidas é gratuita e repassada para as Secretarias de Estado de Saúde (SES), pelo Programa de Vigilância e Controle da Esquistossomose, estando disponível na rede de atenção básica a saúde dos municípios ou nas unidades de referência para tratamento da esquistossomose.
3.4 CONTRA-INDICAÇÕES
De maneira geral, recomenda-se não adotar os medicamentos que compõem a terapêutica anti-esquistossomótica, nas seguintes situações:
• Durante a gestação;
• Durante a fase de amamentação. Se a nutriz for medicada, ela só deve amamentar a criança 72 horas após a administração da medicação. O risco/ benefício do tratamento deve ser avaliado pelo médico;
• Crianças menores de dois anos;
• Insuficiência hepática grave (fase descompensada da forma hepatoesplênica);
• Insuficiência renal, ou outras situações graves de descompensação clínica, a critério médico.
3.5 VIGILÂNCIA EPIDEMIOLÓGICA (VE)
O objetivo é a detecção precoce de condições que favorecem a ocorrência de casos e a instalação de focos de transmissão da doença. A detecção precoce e o tratamento dos portadores de S. mansoni, objetiva:
• evitar ou reduzir a ocorrência de formas graves e óbitos;
• reduzir a prevalência da infecção;
• reduzir o risco de expansão da doença.
Dentre as condições que favorecem a ocorrência de casos e a instalação de focos de transmissão da doença, destacam-se:
• a grande área geográfica de distribuição dos caramujos hospedeiros intermediários: Biomphalaria glabrata, Biomphalaria straminea e Biomphalaria tenagophila;
• os movimentos migratórios, de caráter transitório ou permanente, de pessoas oriundas das áreas endêmicas;
• deficiência de saneamento domiciliar e ambiental;
• deficiência de educação em saúde das populações sob risco.
A fim de evitar a instalação de focos urbanos, é importante manter a vigilância ativa nas periferias das áreas urbanas, em virtude do grande fluxo migratório para as cidades. É importante, ainda, destacar que em todas as áreas com características de transmissão da doença e independente do índice de positividade, o Programa de Vigilância e Controle da Esquistossomose deve atuar em parceria com os demais integrantes da Secretaria de Saúde do município, em especial com as Equipes de Saúde da família. Esse trabalho em parceria, ao otimizar os recursos, previne solução de continuidade ou espaçamento dos ciclos de trabalho, possibilitando maior impacto nos níveis endêmicos. Nos municípios com localidades positivas e prevalência superior a 25%, a adesão ao programa é maior. Contudo, essa estratégia deve ser buscada em todos os municípios com transmissão. Nas localidades com índice de positividade superior a 5%, a integração deve ocorrer desde a programação do inquérito coproscópico, permanecendo durante a sua execução e avaliação. Nas localidades nas quais os inquéritos coproscópicos não estão mais indicados, o objetivo do trabalho em parceria com as instituições locais, deve ser: orientar a rede de Atenção Básica para detecção permanente de casos.
3.5.1 Vigilância e controle
a) Nas áreas indenes e vulneráveis:
• Área indene: é aquela em que não há registro de transmissão da esquistossomose.
Está classificada em:
• Área indene com potencial de transmissão: é aquela que, embora livre de transmissão, abriga populações de caramujos suscetíveis ao S. mansoni, logo é área receptiva à transmissão da esquistossomose;
• Área indene sem potencial de transmissão: é aquela em que comprovadamente, não existe a presença de caramujos de importância epidemiológica na transmissão da esquistossomose;
• Área vulnerável: é aquela originalmente indene na qual as modificações ambientais produzidas natural ou artificialmente, possibilitam o assentamento de populações e indivíduos infectados, tornando possível, a transmissão da esquistossomose se nenhuma medida for tomada para impedir o estabelecimento de focos da doença.
A vigilância e controle nessas áreas tem como objetivo a detecção precoce das condições favoráveis à instalação da doença.
b) Nas áreas focais
Denomina-se área de foco aquela surgida no interior de área até então indene, em geral como conseqüência de alterações ambientais ou sócio-econômicas, que tornaram possível o estabelecimento da transmissão da doença. O objetivo do controle na área de foco é conter a expansão do foco inicial e interromper a transmissão da doença. Nas áreas focais, as ações de vigilância epidemiológica e controle compreendem:
• a caracterização das condições locais de transmissão e controle dos hospedeiros intermediários;
• a detecção e tratamento dos portadores, por meio da busca ativa de casos e demanda passiva na rede de Atenção Básica;
• a execução de medidas de saneamento domiciliar e ambiental;
• educação em saúde das populações e a avaliação do impacto das ações de controle. Essas atividades representam os principais instrumentos disponíveis para impedir que a doença se amplie.
c) Na área endêmica
A área endêmica corresponde a um conjunto de localidades contínuas ou adjacentes em que a transmissão da esquistossomose está plenamente estabelecida. Os objetivos da vigilância e controle na área endêmica são: prevenir o aparecimento de formas graves de esquistossomose e, conseqüentemente, reduzir os óbitos por elas ocasionados; diminuir a prevalência por localidade e evitar a dispersão da endemia por meio das atividades de coproscopia, do tratamento de portadores, da malacologia, das ações de saneamento ambiental e de educação em saúde. As atividades de vigilância e controle da esquistossomose são:
Delimitação epidemiológica
• Objetiva a identificação das localidades com transmissão, caracterizando as condições locais, buscando apontar estratégias especificas de intervenção para cada localidade. Deve-se verificar se existem grupos mais vulneráveis relacionados com os fatores de risco para a esquistossomose como, por exemplo: crianças em atividades recreativas, lavadeiras, pescadores, agricultores, dentre outros.
Diagnóstico
• Busca ativa – por meio dos inquéritos coproscópicos pelo método Kato-Katz casa a casa, realizados nas localidades com transmissão, com periodicidade média a cada dois anos. No entanto, essa periodicidade pode ser anual, em localidades com alta prevalência, ou superior a dois anos, nas localidades nas quais foram alcançadas prevalências abaixo de 5%.
• Busca passiva – quando o paciente é atendido na rede de atenção básica, após solicitação do exame parasitológico de fezes, utilizado na rotina dos serviços.
Quimioterapia
• Durante os inquéritos coproscópicos, serão tratados todos os positivos, buscando-se alcançar cobertura de tratamento superior a 80% e observandose rigorosamente não apenas a posologia (vide tratamento), mas também as contra-indicações definidas para o medicamento em uso.
3.5.2 Atividades de Malacologia
• Inspeções de coleções hídricas para determinar a localização de moluscos hospedeiros da esquistossomose (Biomphalaria glabrata, Biomphalaria straminea e Biomphalaria tenagophila);
• Aplicação de substâncias moluscocidas para reduzir a população de caramujos, em situações especiais que não ofereçam risco para a população, sob a devida orientação técnica.
Fonte: Ministério da Saúde. Caderno da Atenção Básica - Vigilância em Saúde: Dengue, Esquistossomose, Hanseníase, Malária,Tracoma e Tuberculose. 2ª edição revisada - 2008.
Nenhum comentário:
Postar um comentário